ANATOMIA E ZONA DI TRASFORMAZIONE
![]()
![]()
In questa pagina si accennerà all'anatomia dei genitali femminili ed alla zona di trasformazione
CENNI DI ANATOMIA
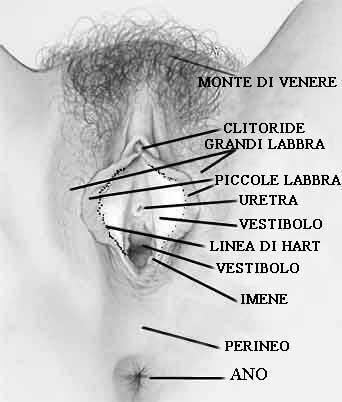
I genitali esterni femminili sono formati dal monte di venere, le grandi e piccole labbra, il clitoride, il vestibolo della vagina con l'imene e le ghiandole vestibolari. Essi rappresentano l'area che si osserva per prima. L'ispezione ad occhio nudo, precede la osservazione tramite colposcopio. Anche se la osservazione dopo applicazione di acido acetico a livello vulvare non presenta alta specificità, il suo utilizzo può essere di giovamento. In caso di lesioni non bisogna limitarsi alla sola osservazione, ma bisogna anche effettuare la palpazione linfonodale. In caso di lesioni virali interessanti l'orifizio anale si potrà anche effettuare la ispezione anale con appositi speculum . (vedi anche vulvoscopia).
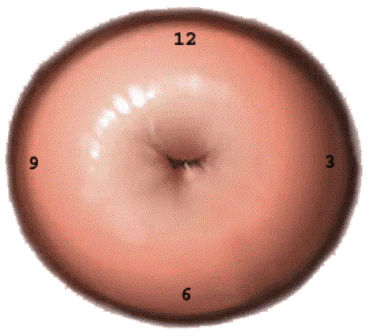
La cervice uterina viene stilizzata come un quadrante di orologio e divisa in quattro quadranti per meglio descrivere la localizzazione ed estensione delle lesioni cervicali. La descrizione della estensione è prevista dalla ultima classificazione IFCCP.
![]()
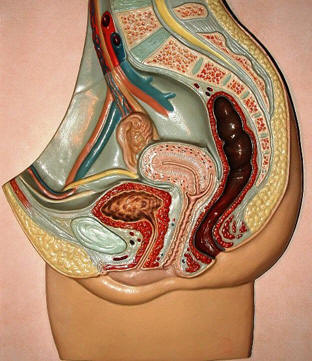
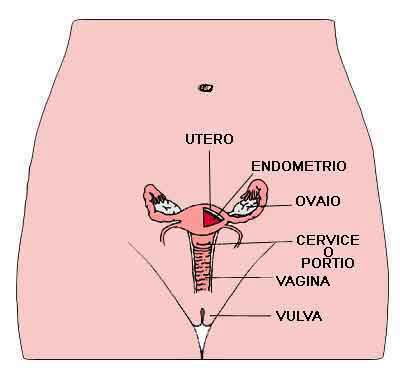
I genitali interni femminili sono
formati dall'utero con le tube di falloppio, le ovaie o gonadi femminili e la
vagina. L'utero è sito nella pelvi, in posizione mediana dietro la
vescica e davanti al retto. La cervice uterina o portio rappresenta la porzione
extrapelvica dell'utero ed è visibile in fondo alla
vagina. Essa appare come una formazione rotondeggiante, di consistenza dura che
presenta al centro un orifizio detto orifizio uterino esterno. Questo collega la
cavità uterina alla cavità vaginale. La cervice e la vagina sono rivestite da
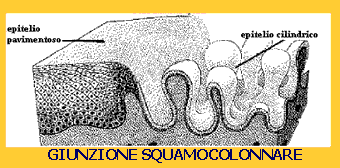
una mucosa formata da epitelio pavimentoso pluristratificato non corneificato.
La cavità uterina è invece rivestita da un epitelio colonnare monostratificato di tipo ghiandolare con
lievi differenze fra la cavità vera e propria ed il canale cervicale. Il
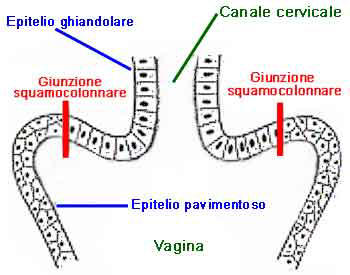 confine
fra l'epitelio pavimentoso e ghiandolare viene denominato giunzione squamocolonnare
(GSC) e
trova la sua collocazione ideale a livello dell'orifizio uterino esterno (OUE),
anche se per svariati fattori questo limite è variabile potendosi reperire
all'esterno o all'interno del suddetto orifizio. Nel corso della vita, a seguito
di stimoli flogistici, microtraumatici, ormonali ecc.,si può avere la perdita
del rivestimento epiteliale originario (soprattutto ghiandolare), per
cui fra
i due epiteli, pavimentoso e ghiandolare originari, si interpone un terzo
epitelio detto di riparazione o metaplasico che in pratica tende a sostituire le
cellule andate distrutte. L'area occupata da questo nuovo epitelio è detta area
o zona di trasformazione.
E' principalmente in questa area che insorgono le più importanti alterazioni
citologiche ed il cervicocarcinoma, ed è per questo che il prelievo citologico o
pap test viene effettuato dove si trova la GSC . La
colposcopia avrà il compito di
svelare anomalie morfologiche soprattutto nella area di riepitelizzazione in modo da valutarle ed eventualmente effettuare ulteriori accertamenti e\o
terapie mirate.
confine
fra l'epitelio pavimentoso e ghiandolare viene denominato giunzione squamocolonnare
(GSC) e
trova la sua collocazione ideale a livello dell'orifizio uterino esterno (OUE),
anche se per svariati fattori questo limite è variabile potendosi reperire
all'esterno o all'interno del suddetto orifizio. Nel corso della vita, a seguito
di stimoli flogistici, microtraumatici, ormonali ecc.,si può avere la perdita
del rivestimento epiteliale originario (soprattutto ghiandolare), per
cui fra
i due epiteli, pavimentoso e ghiandolare originari, si interpone un terzo
epitelio detto di riparazione o metaplasico che in pratica tende a sostituire le
cellule andate distrutte. L'area occupata da questo nuovo epitelio è detta area
o zona di trasformazione.
E' principalmente in questa area che insorgono le più importanti alterazioni
citologiche ed il cervicocarcinoma, ed è per questo che il prelievo citologico o
pap test viene effettuato dove si trova la GSC . La
colposcopia avrà il compito di
svelare anomalie morfologiche soprattutto nella area di riepitelizzazione in modo da valutarle ed eventualmente effettuare ulteriori accertamenti e\o
terapie mirate.
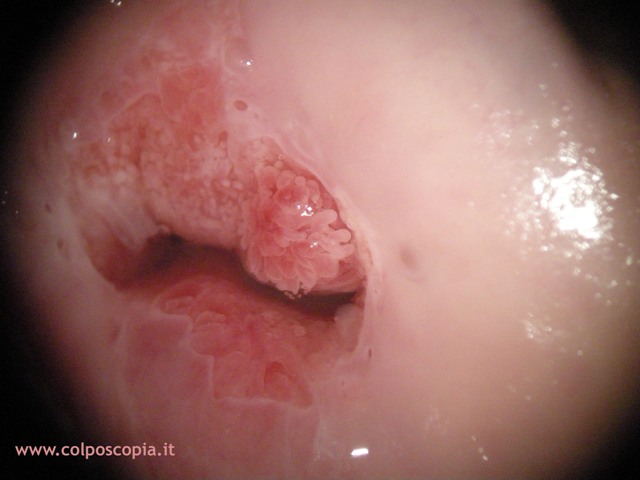
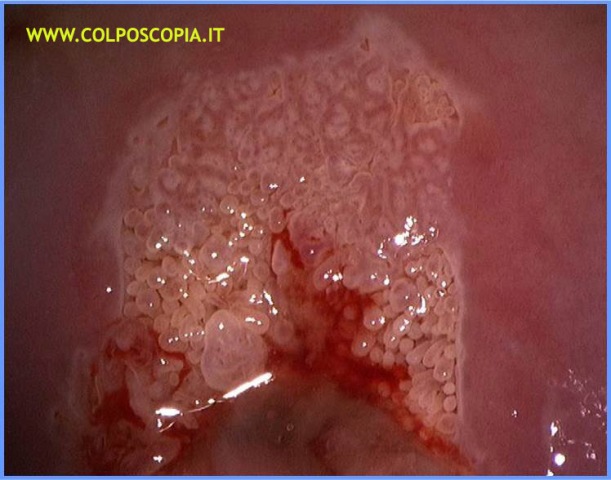
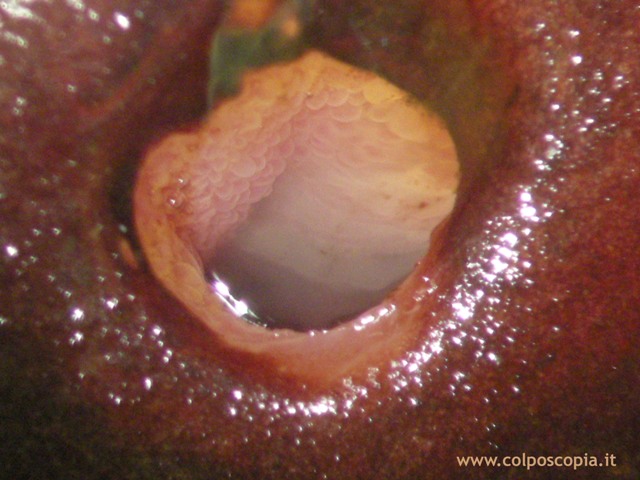
Quando l'epitelio ghiandolare è
posto esternamente all'orifizio uterino esterno (OUE), cioè verso la vagina, si
ha il quadro della ectopia (genesi congenita) o ectropion (genesi secondaria).
L'ectopia e l'ectropion nella comune dizione vengono definite
erosioni della portio e questa dizione resiste anche ai giorni nostri. Nella realtà sono delle
false erosioni, in quanto l'erosione sottintende una perdita dell'epitelio di
rivestimento (l'ulcerazione si verifica quando si ha la perdita non solo
dell'epitelio, ma anche del connettivo subepiteliale).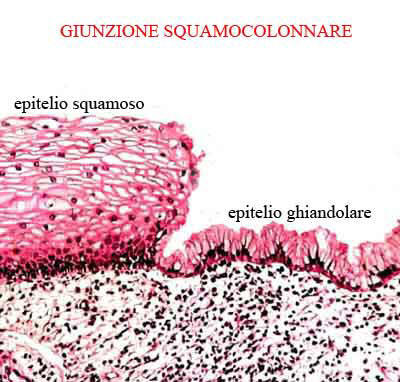
L'ambiente vaginale è ostile alla permanenza di questo tipo di rivestimento, per cui a causa di svariati fattori (PH acido, flogosi e microtraumi) questo epitelio tende ad essere sostituito da un rivestimento simile a quello vaginale (pavimentoso). Esistono varie teorie sulla riparazione della ectopia e delle erosioni cervicali (perdita del rivestimento epiteliale sia ghiandolare che pavimentoso). La più accreditata è quella della metaplasia da cellule subcolonnari ( sinonimi: metaplasia squamosa, metaplasia indiretta ). Questo processo riparativo prende origine da cellule dette subcolonnari o impropriamente di riserva, che compaiono solo in occasione del processo riparativo e la cui origine non è certa. Queste cellule si pongono sotto l'epitelio colonnare e moltiplicandosi lo sostituiscono. Durante questo processo le cellule subcolonnari si specializzano trasformandosi in un epitelio pavimentoso del tutto simile all'epitelio pavimentoso nativo a quell'epitelio, cioè, che normalmente riveste esocervice e vagina. Il termine metaplasia significa, infatti, trasformazione e si riferisce alla trasformazione delle cellule subcolonnari in cellule pavimentose. Questo percorso può essere ostacolato da diversi fattori che agendo sul giovane epitelio lo influenzano determinando alterazioni che possono portare o a semplici turbe maturative (epitelio acantosico) o a gravi sovvertimenti citotissutali identificabili con la SIL (lesioni intraepiteliali squamose) spesso precursori di neoplasie invasive. Il risultato del processo riparativo porterà quindi o ad un processo di trasformazione normale (con epitelio normale) o ad un processo di trasformazione anormale (con epitelio anormale o atipico). Il Papillomavirus (HPV) gioca un ruolo importante nell'alterazione dei processi riparativi, sovvertendone il regolare andamento e determinando alterazioni epiteliali morfologiche che possono essere osservate con la colposcopia ed alterazioni citotissutali osservabili con la citologia (pap test) e l'esame dei tessuti (istologia).

Un'altra teoria che spiega il processo di riparazione, e che oggi è in disuso, è quella della riparazione ascendente descritta per primo da Hamperl H., Kaufman C. e Ober G. nel 1954 ( successivi sinonimi: ricostruzione periferica, metaplasia diretta ) che riprendevano le osservazioni di Mayer R. del 1910. Secondo questa teoria il processo riparativo normale deriverebbe dalle cellule dell'epitelio pavimentoso nativo che con andamento centripeto ricoprirebbero l'epitelio ghiandolare o l'area di erosione. Questo processo porterebbe, quasi esclusivamente, alla formazione di un epitelio pavimentoso normale. Sempre secondo questa teoria l'epitelio atipico, e quindi la trasformazione anormale, deriverebbe, invece nella maggior parte dei casi, dalle cellule subcolonnari (metaplasia indiretta). Oggi questa teoria ha solo un valore storico, anche se i meccanismi reali ( origine delle cellule subcolonnari ?), non sono completamente noti ed alcuni quadri colposcopici
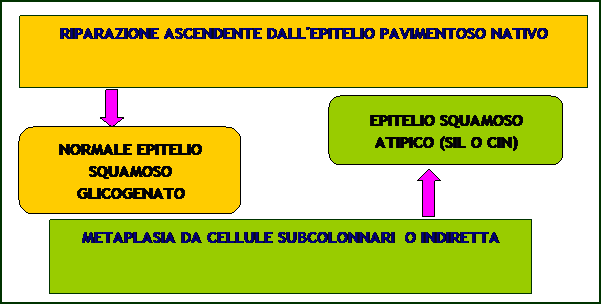
Le teorie suddette servono, comunque,per introdurre il concetto di TRASFORMAZIONE ANORMALE colposcopica. Essa, nelle vecchie classificazioni era appellata con il termine TRASFORMAZIONE ATIPICA. Il termine atipico è stato successivamente sostituito perchè sottintendeva una correlazione con l'atipia citologica, che nella realtà non era una regola. Questo concetto fu ribadito da Coppleson M. in un report del 1981 della IFCCP, in cui si sottolineava che nonostante vi fosse una eccellente correlazione fra colposcopia ed istologia possono esservi delle discrepanze. Queste discrepanze sono rare per le lesioni colposcopiche anormali di alto grado in quanto la specificità della colposcopia è correlata alla complessità della lesione colposcopica. Molte delle discrepanze già accennate nacquero dal fatto che vi erano quadri colposcopici corrispondenti a fini e diffusi mosaici ed epiteli bianchi in giovanissime donne corrispondenti ad epitelio acantosico senza alcuna atipia istologica e citologica importante. Questi quadri, non eccessivamente frequenti, furono ricondotti ad un ritardo del normale processo metaplasico di trasformazione epiteliale che avviene durante la vita fetale ( secondo alcuni autori intorno alla 26a settimana e che porta alla formazione del normale epitelio vaginale ) ed identificabili nella dizione colposcopica alla TRASFORMAZIONE CONGENITA. Questi quadri colposcopici possono essere causati da sostanze chimiche, farmaci (ad azione DES simile),turbe ormonali, ecc, che hanno alterato il corretto sviluppo della mucosa cervicovaginale durante la vita fetale. Queste osservazioni certamente non sminuiscono l'affidabilità all'esame colposcopico. Si tenga peraltro conto che oggi molte lesioni a genesi virale possono apparire inizialmente con lesioni colposcopiche minime, ma è nota la loro potenzialità evolutiva. La colposcopia, affiancata alla citologia ed istologia ed alle nuove metodiche di identificazione del genoma virale, rappresenta senza alcun dubbio un fantastico mezzo diagnostico di grande utilità ed attualità.
![]()
Per contatti e consulenze potete usare la posta elettronica
Ultimo aggiornamento: 18-01-16
©Copyright 2004 - www.colposcopia.it - All rights reserved